Lupus érythémateux systémique
Le lupus érythémateux systémique (LES), communément appelé lupus, est une maladie auto-immune chronique classée parmi les troubles systémiques du tissu conjonctif. Elle peut affecter de nombreux organes et systèmes, notamment la peau, les reins, les articulations, le système cardiovasculaire, le système nerveux et le système hématopoïétique sanguinisateur.
Si elle n’est pas traitée ou mal gérée, la LES peut entraîner des dommages permanents et souvent multiorganiques. La maladie survient beaucoup plus fréquemment chez les femmes que chez les hommes. L’un des symptômes précoces caractéristiques est une éruption en forme de papillon sur les joues et le nez, qui est devenue le symbole de la conscience du lupus.
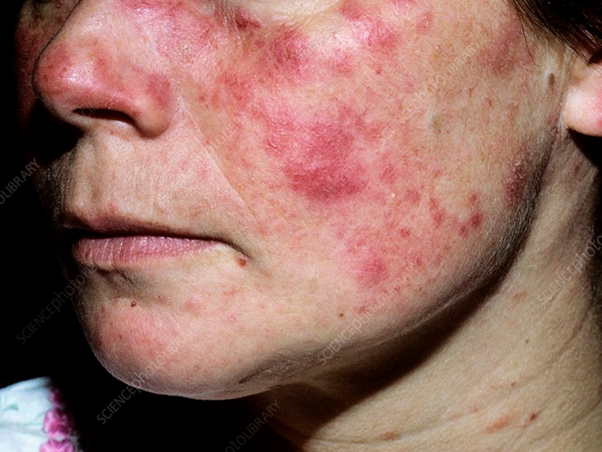
Signes du lupus
Le lupus peut affecter de nombreuses parties du corps, et ses symptômes apparaissent souvent progressivement. Les symptômes courants à surveiller incluent :
- Fatigue et faiblesse générale
- Douleurs articulaires et gonflement
- Éruption faciale en forme de papillon sur les joues et le nez
- Fièvre sans cause évidente
- Perte de cheveux (alopécie non cicatricielle)
- Ulcères buccaux
- Sensibilité à la lumière du soleil (photosensibilité)
- Ecchymoses ou saignements inexpliqués
Parce que ces symptômes peuvent se recouper avec d’autres affections, une reconnaissance précoce et une évaluation médicale sont essentielles pour prévenir les dommages aux organes et améliorer les résultats à long terme.
Causes et facteurs de risque
La cause exacte du lupus reste inconnue, mais des recherches montrent qu’il se développe chez des individus génétiquement prédisposés lorsqu’il est combiné à des déclencheurs environnementaux ou biologiques. Celles-ci peuvent inclure :
- Infections
- Facteurs hormonaux (l’œstrogène joue un rôle dans la prévalence plus élevée chez les femmes)
- Médicaments (lupus induit par des médicaments)
- Déclencheurs environnementaux tels que les rayons ultraviolets (UV)
Le lupus n’est pas directement héréditaire, mais la susceptibilité génétique augmente le risque, surtout s’il existe des antécédents familiaux de maladies auto-immunes.
Pourquoi un diagnostic précoce est important
Comme le lupus présente une grande variété de symptômes et peut imiter d’autres affections, le diagnostic est souvent retardé. Cependant, un diagnostic tardif détériore le pronostic et rend la rémission à long terme plus difficile à obtenir. La reconnaissance et le traitement précoces sont essentiels pour :
- Prévenir les dommages irréversibles des organes
- Améliorer la qualité de vie
- Réduire les poussées de maladies et les hospitalisations
- Prolongation de la survie
Diagnostic
En pratique clinique, les médecins utilisent les critères de classification EULAR/ACR de 2019. Le diagnostic nécessite :
- Anticorps antinucléaires (ANA) > positifs 1:80 sur les cellules Hep-2 (nécessaires pour la classification)
- Un score d’au moins 10 points, basé sur une combinaison de critères cliniques et immunologiques
Les critères cliniques incluent :
- Fièvre supérieure à 38,3°C
- Perte de cheveux non cicatricielle (alopécie)
- Ulcères buccaux
- Crises, psychose ou délire
- Péricardite aiguë ou épanchement pleural
- Faible taux de plaquettes (thrombocytopénie) ou de globules blancs (leucopénie)
- Atteinte rénale (protéinurie > 0,5 g/jour)
Il est important de noter que ces symptômes n’ont pas besoin d’apparaître simultanément — ils peuvent survenir à différents stades de la maladie.
Bien que les critères de classification guident le diagnostic, le lupus peut parfois être confirmé cliniquement même si tous les critères ne sont pas remplis, reflétant la présentation complexe et variable de la maladie.
Traitement du lupus
Le SLE nécessite des soins multidisciplinaires, avec un traitement axé sur la survie, la protection des organes, la prévention des poussées et la qualité de vie.
Approches standard :
- Agents antipaludiques pour la plupart des patients sans contre-indications
- Glucocorticostéroïdes pour contrôler l’inflammation et l’activité des maladies
- Agents immunosuppresseurs et cytotoxiques, utilisés selon la gravité et l’implication des organes
Objectifs du traitement :
- Thérapie immunosuppressive intensive en début de maladie afin de prévenir les dommages irréversibles
- Gestion à long terme pour réduire les rechutes
- Traitement des comorbidités (hypertension, infections, anémie, diabète, myosite), qui sont fréquentes chez les patients atteints de LES
Épidémiologie
L’incidence mondiale du lupus érythémateux systémique est estimée à 0,5 à 30 cas pour 100 000 personnes par an, avec une prévalence plus élevée chez les femmes en âge de procréer. Une meilleure reconnaissance des formes légères a conduit à une augmentation des taux de diagnostic dans le monde entier.