الذئبة الحمامية الجهازية
الذئبة الحمامية الجهازية (الذئبة الحمامية الجهازية)، والمعروفة باسم الذئبة، هي مرض مناعي ذاتي مزمن يُصنف ضمن اضطرابات النسيج الضام الجهازية. يمكن أن يؤثر على العديد من الأعضاء والأجهزة، بما في ذلك الجلد والكلى والمفاصل والجهاز القلبي الوعائي والجهاز العصبي والجهاز المكون للدم (المكون للدم).
إذا لم يُعالج مرض الذئبة الحمراء أو لم تتم معالجته بشكل جيد، يمكن أن يؤدي إلى تلف دائم ومتعدد الأعضاء في كثير من الأحيان. ويصيب المرض النساء أكثر بكثير من الرجال. أحد الأعراض المبكرة المميزة للمرض هو طفح جلدي في الوجه على شكل فراشة على الخدين والأنف، والذي أصبح رمزًا للتوعية بمرض الذئبة.
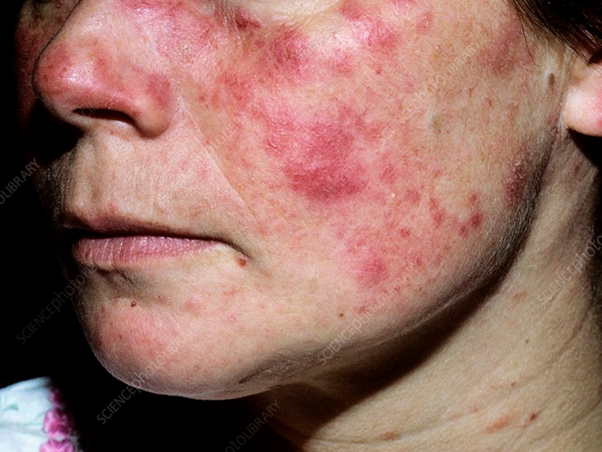
علامات مرض الذئبة
يمكن أن يؤثر مرض الذئبة على أجزاء كثيرة من الجسم، وغالبًا ما تظهر أعراضه تدريجيًا. تشمل الأعراض الشائعة التي يجب مراقبتها ما يلي:
- الإرهاق والضعف العام
- ألم المفاصل وتورمها
- طفح جلدي على الوجه على شكل فراشة على الخدين والأنف
- حمى بدون سبب واضح
- تساقط الشعر (ثعلبة غير متندبة)
- تقرحات الفم
- الحساسية لأشعة الشمس (الحساسية للضوء)
- كدمات أو نزيف غير مبرر
نظرًا لأن هذه الأعراض يمكن أن تتداخل مع حالات أخرى، فإن التعرف المبكر والتقييم الطبي ضروريان لمنع تلف الأعضاء وتحسين النتائج على المدى الطويل.
الأسباب وعوامل الخطر
لا يزال السبب الدقيق لمرض الذئبة غير معروف، لكن الأبحاث تُظهر أنه يتطور لدى الأفراد المهيئين وراثياً عندما يقترن بمحفزات بيئية أو بيولوجية. قد تشمل هذه المحفزات
- العدوى
- العوامل الهرمونية (يلعب الإستروجين دورًا في ارتفاع معدل الانتشار بين النساء)
- الأدوية (الذئبة المستحثة بالعقاقير)
- المحفزات البيئية مثل الأشعة فوق البنفسجية (UV)
لا يتم توريث مرض الذئبة بشكل مباشر، لكن القابلية الوراثية تزيد من خطر الإصابة بالمرض، خاصةً إذا كان هناك تاريخ عائلي للإصابة بأمراض المناعة الذاتية.
أهمية التشخيص المبكر
نظرًا لأن الذئبة لها مجموعة واسعة من الأعراض ويمكن أن تحاكي حالات أخرى، فغالبًا ما يتأخر التشخيص. ومع ذلك، فإن التشخيص المتأخر يزيد من سوء التشخيص ويجعل من الصعب تحقيق التعافي على المدى الطويل. يُعد التعرف المبكر على المرض وعلاجه أمرًا بالغ الأهمية لـ
- منع حدوث تلف غير قابل للعلاج في الأعضاء
- تحسين جودة الحياة
- تقليل احتدام المرض ودخول المستشفى
- إطالة مدة البقاء على قيد الحياة
التشخيص
في الممارسة السريرية، يستخدم الأطباء معايير تصنيف EULAR/ACR لعام 2019. يتطلب التشخيص:
- أجسام مضادة للنواة (ANA) إيجابية > 1:80 على خلايا الكبد-2 (ضروري للتصنيف)
- درجة لا تقل عن 10 نقاط، بناءً على مجموعة من المعايير السريرية والمناعية
المعايير السريرية تشمل:
- حمى فوق 38.3 درجة مئوية
- تساقط الشعر غير المتندب (الثعلبة)
- قرح الفم
- نوبات الصرع أو الذهان أو الهذيان
- التهاب التأمور الحاد أو الانصباب الجنبي الحاد
- انخفاض عدد الصفائح الدموية (نقص الصفيحات الدموية) أو عدد خلايا الدم البيضاء (نقص الكريات البيض)
- إصابة الكلى (البيلة البروتينية > 0.5 جم/اليوم)
والأهم من ذلك، ليس من الضروري أن تظهر هذه الأعراض في نفس الوقت – فقد تظهر في مراحل مختلفة من المرض.
في حين أن معايير التصنيف توجه التشخيص، يمكن في بعض الأحيان تأكيد مرض الذئبة سريريًا حتى لو لم يتم استيفاء جميع المعايير، مما يعكس العرض المعقد والمتغير للمرض.
علاج مرض الذئبة
يتطلب مرض الذئبة الحمراء رعاية متعددة التخصصات، حيث يركز العلاج على البقاء على قيد الحياة وحماية الأعضاء والوقاية من التوهج وجودة الحياة.
المقاربات القياسية:
- العوامل المضادة للملاريا لمعظم المرضى الذين لا يعانون من موانع الاستعمال
- الكورتيكوستيرويدات القشرية السكرية للسيطرة على الالتهاب ونشاط المرض
- العوامل المثبطة للمناعة والعوامل السامة للخلايا، وتستخدم حسب شدة الإصابة وإصابة العضو
أهداف العلاج:
- العلاج المكثف المثبط للمناعة في مرحلة مبكرة من المرض لمنع حدوث ضرر لا يمكن علاجه
- الإدارة طويلة الأمد للحد من الانتكاسات
- علاج الأمراض المصاحبة (ارتفاع ضغط الدم والالتهابات وفقر الدم والسكري والتهاب العضلات)، وهي أمراض شائعة لدى مرضى الذئبة الحمراء
علم الأوبئة
يُقدّر معدل الإصابة بالذئبة الحمامية المجموعية عالمياً بحوالي 0.5 إلى 30 حالة لكل 100,000 شخص سنوياً، مع ارتفاع معدل انتشاره بين النساء في سن الإنجاب. أدى تحسن التعرف على الأشكال الخفيفة من المرض إلى ارتفاع معدلات التشخيص في جميع أنحاء العالم.
