الكثرة المجموعية للخلايا البدينة: مرض نادر متعدد الوجوه
داء الخلايا البدينة المجموعية (SM) هو اضطراب نادر في الدم، ويُصنف على أنه ورم تكاثري نقوي. ويحدث عندما تتراكم الخلايا البدينة – وهي نوع من خلايا الدم البيضاء التي تشارك في تفاعلات الحساسية والدفاع المناعي – بشكل غير طبيعي في عضو واحد أو أكثر. قد تشمل هذه الأعضاء الجلد أو نخاع العظم أو الكبد أو الطحال أو الغدد الليمفاوية أو الأمعاء.
يمكن أن يتراوح المرض بين الأشكال الخفيفة غير المصحوبة بأعراض إلى مرض عدواني يؤثر بشكل كبير على وظائف الأعضاء والبقاء على قيد الحياة.
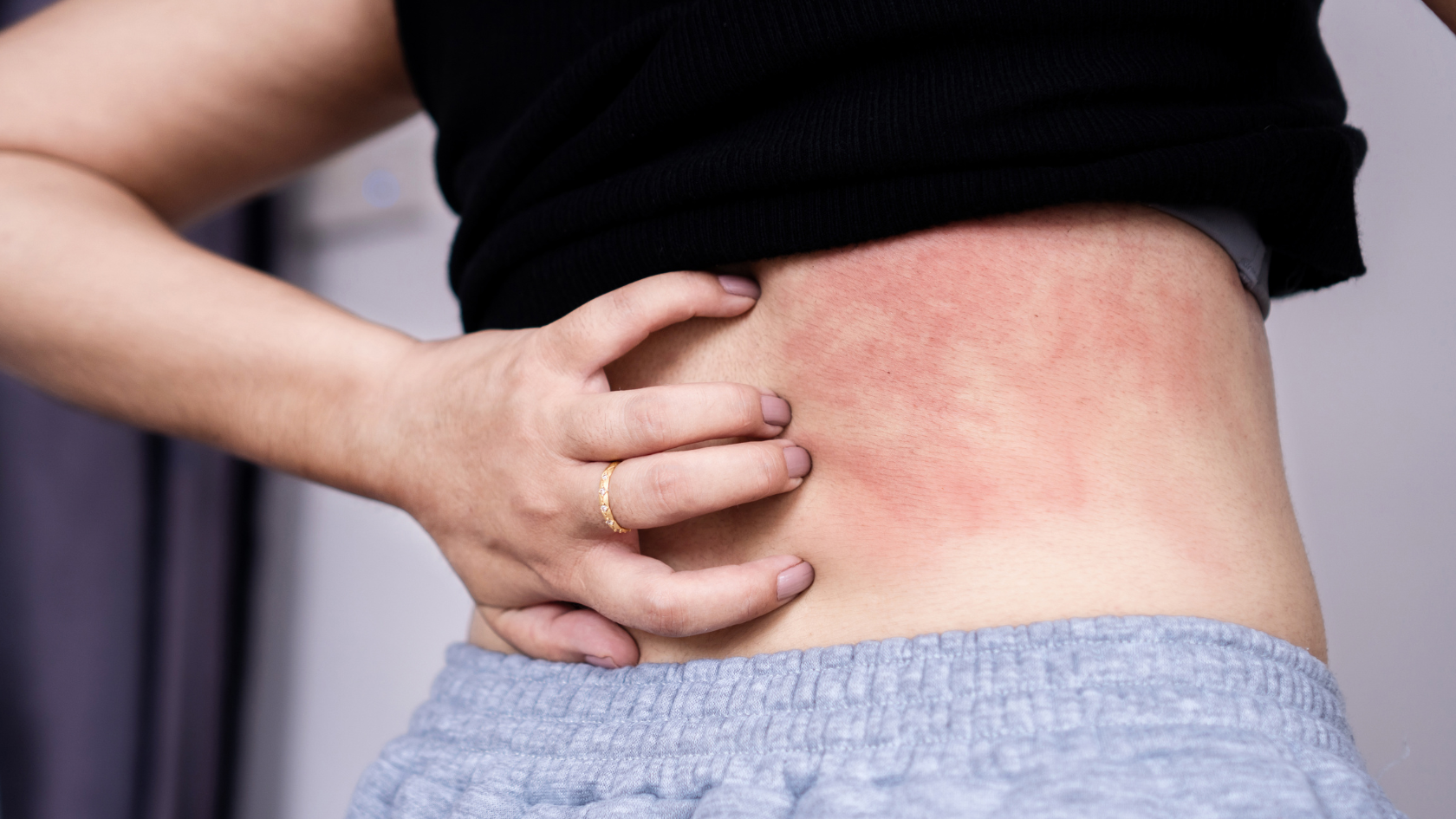
الحكة والاحمرار هي بعض العلامات المبكرة لداء الخلايا البدينة المجموعية
أنواع الكثرة المجموعية للخلايا البدينة الجهازية
تُحدد منظمة الصحة العالمية (WHO) عدة أنواع فرعية من SM:
- داء الخلايا البدينة الجلدية (CM): يصيب الجلد في الغالب، وهو شائع لدى الأطفال.
- كثرة الخلايا البدينة الجهازية الخاملة (ISM): بطيء التقدم، وغالباً ما تكون أعراضه خفيفة.
- كثرة الخلايا البدينة الجهازية المصحوبة بأورام دموية مصاحبة (SM-AHN): داء الكثرة المجموعية للخلايا البدنية مع سرطان دموي آخر.
- كثرة الخلايا البدينة الجهازية العدوانية (ASM): نادر، سريع التقدم، مع تلف في الأعضاء.
- ابيضاض الدم في الخلايا البدينة (MCL): نادر للغاية وعدواني للغاية.
- ساركوما الخلايا البدينة: ورم خبيث في الخلايا البدينة.
- ورم الخلايا البدينة: ورم الخلايا البدينة الموضعي، وعادةً ما يكون على الجلد.
يختلف المسار السريري والتشخيص السريري بشكل كبير حسب النوع الفرعي.
الأعراض
يمكن أن تشمل الأعراض أجهزة متعددة بسبب تراكم الخلايا البدينة وإفراز المواد الالتهابية (الوسطاء):
- الجلد: الحكة والاحمرار والاحمرار والاحمرار والآفات البقعية الحطاطية
- الجهاز الهضمي: حرقة في المعدة, ألم حاد في البطن، الغثيان والقيء والإسهال
- القلب والأوعية الدموية: انخفاض ضغط الدم، وسرعة ضربات القلب، وعدم انتظام ضربات القلب، والإغماء، والصداع
- الجهاز التنفسي: ضيق التنفس
- الجهاز العضلي الهيكلي: آلام العظام وهشاشة العظام والكسور المرضية
- أخرى: تضخم الكبد (تضخم الكبد)، تراكم السوائل (الاستسقاء), تضخم الطحالوسوء الامتصاص، وفقدان الوزن – أكثر شيوعًا في حالة تضخم الكبد
التشخيص
يعد تشخيص هذا المرض النادر معقداً ويتطلب عادةً مزيجاً من الفحوصات السريرية والمخبرية والخزعية.
تتضمن خطوات التشخيص الرئيسية ما يلي:
- التقييم الجلدي: ابحث عن الآفات الجلدية البقعية الحطاطية.
- خزعة النخاع العظمي أو خزعة العضو: تكشف عن مجموعات متعددة البؤر من الخلايا البدينة.
- الفحوصات المخبرية:
- يشير أنزيم التريبتاز في المصل >20 نانوغرام/ملل إلى زيادة نشاط الخلايا البدينة.
- الكشف عن طفرة c-kit في الخلايا البدينة.
- الكيمياء المناعية: علامات CD117(+) و/أو CD2(+) و/أو CD25(+) على الخلايا البدينة.
معايير التشخيص
يُشترط وجود معيار رئيسي واحد على الأقل ومعيار ثانوي واحد أو ثلاثة معايير ثانوية لتشخيص مرض التصلب العضلي الجانبي الضموري.
العلاج
تعتمد الإدارة على النوع الفرعي للمرض وعمر المريض وصحته العامة:
- تدابير عامة لجميع المرضى الذين يعانون من الأمراض المزمنة:
- تثقيف المريض
- تجنب محفزات الخلايا البدينة (مثل بعض الأطعمة والأدوية ولسعات الحشرات)
- علاج أعراض التأثيرات المرتبطة بالوسيط (مثل مضادات الهيستامين)
- بالنسبة لـ ASM المصابة بتلف في الأعضاء:
- ميدوستورين (علاج الخط الأول؛ فعال في حوالي 60٪ من المرضى)
- خيارات أخرى: الإنترفيرون ألفا، الكلادريبين، الكلادريبين، الكورتيكوستيرويدات القشرية السكرية
- العلاجات التجريبية: الأجسام المضادة أحادية النسيلة (مثل الجمتوزوماب)
- نادرًا ما يحدث: زراعة الخلايا الجذعية المكونة للدم الخيفية
ماذا تفعل في حالة وجود مشتبه به؟
إلى جانب الاتصال بطبيبك، يمكنك أيضاً الإبلاغ عن الأعراض التي تعاني منها وطلب تقييم مجاني لمخاطر الأمراض النادرة.
انقر على “الإبلاغ عن حالة” في أعلى اليمين للبدء.
المراجع
